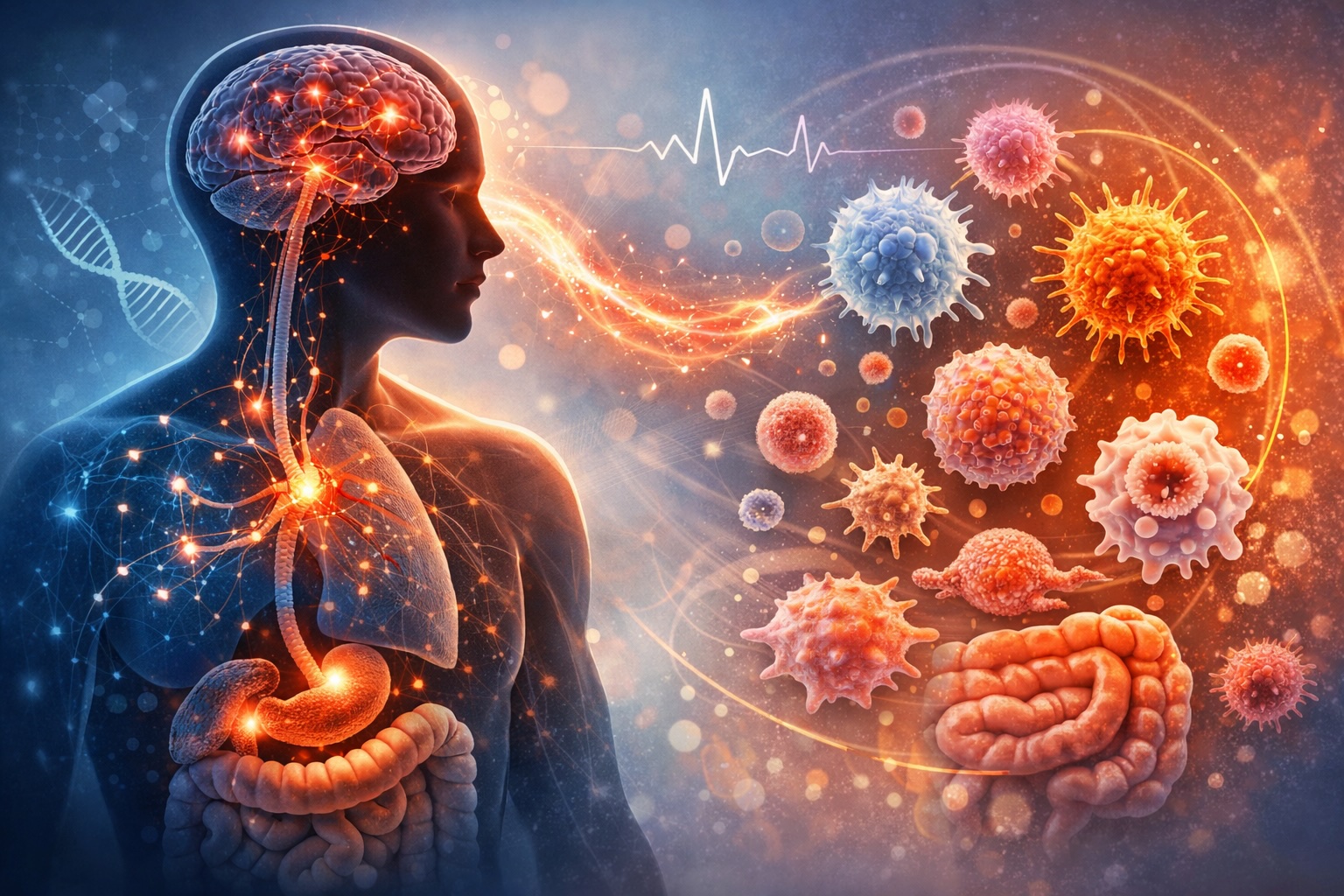
Lo stress fa parte della fisiologia umana. È una risposta adattiva che ci permette di reagire a una minaccia, di affrontare un esame, una scadenza, un cambiamento. In condizioni acute è utile, persino necessario. Il problema nasce quando lo stato di allerta diventa continuo e il nostro organismo non riesce più a tornare a una condizione di equilibrio. È in questo contesto che parliamo di stress cronico, una condizione che può influenzare in modo significativo anche il sistema immunitario.
Quando percepiamo uno stimolo come stressante, si attiva un complesso sistema di regolazione che coinvolge cervello, ghiandole endocrine e sistema nervoso autonomo. L’asse ipotalamo-ipofisi-surrene stimola la produzione di cortisolo, l’ormone chiave della risposta allo stress. Nel breve periodo il cortisolo ha un ruolo protettivo: mobilita energia, regola la pressione arteriosa, modula l’infiammazione e aiuta l’organismo a gestire l’evento critico. Una volta superata la fase acuta, i livelli dovrebbero ridursi.
Se però lo stimolo stressante persiste – preoccupazioni lavorative, tensioni familiari, carico emotivo prolungato, mancanza di sonno – il cortisolo rimane elevato più a lungo del necessario. Questo stato altera progressivamente l’equilibrio tra sistema nervoso, sistema endocrino e sistema immunitario.
Il sistema immunitario non è un compartimento isolato. Le cellule immunitarie possiedono recettori per gli ormoni dello stress e rispondono direttamente alle variazioni ormonali. In una fase iniziale lo stress può persino potenziare alcune risposte difensive, ma nel tempo l’effetto si inverte. L’esposizione cronica al cortisolo tende a ridurre l’attività dei linfociti T e delle cellule natural killer, fondamentali nella difesa contro virus e cellule alterate. Si può osservare una maggiore suscettibilità alle infezioni, tempi di guarigione più lenti e una risposta immunitaria meno efficiente.
Un altro elemento centrale è l’infiammazione. Lo stress cronico può favorire uno stato di infiammazione di basso grado, silente ma persistente. Non si tratta di un’infiammazione acuta evidente, ma di una condizione subclinica che nel tempo può contribuire allo sviluppo o al peggioramento di patologie metaboliche, cardiovascolari e autoimmuni. Le citochine infiammatorie, molecole prodotte dal sistema immunitario, influenzano anche il cervello, modificando umore, qualità del sonno e percezione della fatica. Questo spiega perché chi vive una fase di stress prolungato riferisce spesso stanchezza cronica, difficoltà di concentrazione e alterazioni del ritmo sonno-veglia.
Un ruolo sempre più studiato è quello del microbioma intestinale. L’intestino ospita una parte significativa delle cellule immunitarie e rappresenta un punto di comunicazione tra sistema nervoso e sistema immunitario. Lo stress cronico può alterare la composizione del microbiota, modificare la permeabilità intestinale e favorire processi infiammatori sistemici. Non è raro che in periodi di forte tensione si accentuino disturbi gastrointestinali o si riattivino sintomi già presenti.
Va inoltre considerato che lo stress non è soltanto un evento esterno, ma una risposta individuale. La percezione di controllo, la qualità delle relazioni, il supporto sociale e le strategie di coping personali modulano l’impatto biologico dello stress. Due persone possono affrontare la stessa situazione con effetti molto diversi sull’organismo. Anche lo stile di vita incide profondamente: sonno insufficiente, alimentazione irregolare e sedentarietà amplificano l’effetto negativo dello stress sull’immunità.
Il sonno, in particolare, è uno dei principali regolatori del sistema immunitario. Durante il riposo notturno si verificano processi fondamentali per la produzione e la modulazione delle citochine. Una deprivazione cronica di sonno mantiene attivo il sistema dello stress e riduce l’efficacia delle difese. Allo stesso modo, un’attività fisica moderata e costante contribuisce a regolare il cortisolo e a migliorare la funzionalità delle cellule immunitarie.
Gestire lo stress non significa eliminarlo completamente, ma ridurne l’impatto cronico. Tecniche di respirazione, momenti di pausa reale durante la giornata, attività fisica regolare, attenzione alla qualità del sonno e, quando necessario, supporto psicologico possono avere una ricaduta concreta anche a livello biologico. La prevenzione non è solo un concetto teorico: intervenire precocemente su uno stato di stress persistente può ridurre il rischio di complicanze nel tempo.
Riconoscere il legame tra stress cronico e immunità aiuta a superare una visione frammentata della salute. Corpo e mente sono strettamente interconnessi e le esperienze emotive si traducono in segnali biochimici misurabili. In ambito clinico, infezioni ricorrenti, stanchezza persistente o peggioramento di patologie infiammatorie possono rappresentare segnali di uno squilibrio più ampio.
Comprendere cosa accade davvero nel nostro organismo quando lo stress diventa cronico è il primo passo per adottare strategie più consapevoli. Prendersi cura dell’equilibrio psicofisico significa, in modo concreto, proteggere anche il proprio sistema immunitario e sostenere la salute nel lungo periodo.